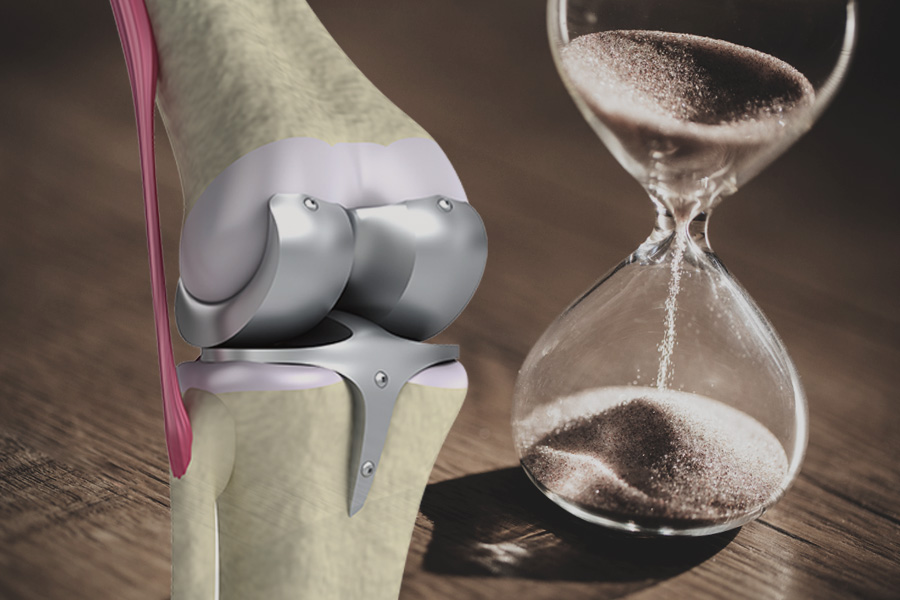
通常、変形性膝関節症の手術療法はヒアルロン酸注射や薬物治療などの保存的治療を半年程度行っても効果が得られず、日常生活にも支障がある場合に検討されます。
主な手術は3種類(関節鏡視下手術、脛骨骨切り術、人工関節置換術)で、方法はもちろん、目的もそれぞれ異なります。ここでは、これら手術の違いや、手術を検討されるにあたって知っておいていただきたいことをご紹介します。
目次
手術の種類(適応/費用/入院期間など)
膝に対して行われる主な手術は、関節鏡視下手術、脛骨骨切り術、人工関節置換術の3種類ですが、重症度や年齢に応じて適応が異なります。また、それぞれが果たす目的も異なります。
関節鏡手術の目的は、痛みの緩和です。一方、脛骨骨切り術や人工関節置換術は、変形した関節の形を整えることを目指します。
| 関節鏡視下手術 | 脛骨骨切り術 | 人工関節置換術 | |
| 適応 | 初期 痛みや変形の程度が軽い方 |
初期から中期 40代以降 |
末期 70代以降 |
| 手術の目的 | 痛みを緩和させること | 関節の変形を整えること | 関節の変形を整えること |
| メリット | 傷が小さい 体に低負担 |
活動的な生活が可能 スポーツの再開が可能 |
痛みを大幅に改善 歩行可能 |
| デメリット | 根本的には解決しない | 長期的なリハビリが必要 | 15〜20年ごとに人工関節の交換が必要 |
| 入院期間 | 1週間程度 | 4週間程度 | 2週間〜2ヵ月程度 |
| 手術費用 | 3割:5万円程度 1割:2万円程度 |
3割:10〜12万円程度 1割:3〜4万円程度 |
3割:24万円程度 1割:8万円程度 |
関節鏡視下手術
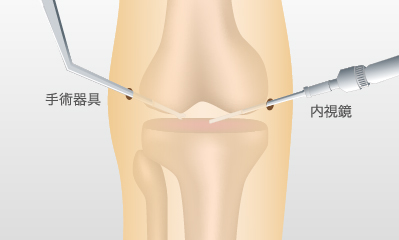
関節鏡視下手術は身体への負担が小さいのが特徴ですが、根治術ではありませんのでその点は留意ください。膝の中を掃除するようなイメージの治療であり、その結果、炎症を起こりにくくすることが狙いです。
入院期間は1週間程度。
費用負担は3割だと5万円、1割だと2万円が目安です。
【POINT】
- 対象は変形性膝関節症の初期で痛みや変形の程度が軽い方
- メリットは術後早期に通常の生活に戻れること
- 注意点はあくまで対症療法(根本的な治療ではない)ということ
脛骨骨切り術
脛骨骨切り術は、関節内視鏡手術で症状の改善が期待できないときに検討されます。脛の骨の一部を膝の関節近くで切って、偏ってしまった荷重を矯正できるよう、傾きを修正する手術です(注:X脚の場合は大腿骨の骨の骨切りが必要になります)。成功すれば、傷んだ膝にかかる荷重を減らすことによって、膝の痛みが軽減されることが期待できます。スポーツをされている方であれば、競技への復帰も可能です。
脛骨骨切り術はご自身の関節を温存できるのが大きな特徴です。軽症から中等症で若年の方(40代〜50代)に行われることが多いですが、術後は切った骨が癒合する(繋がる)までの約半年間、経過観察を続ける必要があります。また、術後のリハビリが長期間に及ぶこともあります。
方法は以下の2種類があります。
入院期間は4週間程度。
費用負担は3割で10~12万円、1割だと3~4万円になります。
<オープンウェッジ法>
脛骨の内側に切り込みを入れ、そこをくさび状に広げてから人工骨を埋め込み、金属で固定します。
腓骨を切る必要がないこと、人工骨の材質が良くなっていることから、現在はこちらが主流です。

<クローズドウェッジ法>
脛骨の外側をくさび状に切り取り、骨をつなぎ合わせて金属で固定します。その際、長さを合わせるため、脛骨の後ろにある腓骨も切り取ります。

【POINT】
- 対象は変形性膝関節症の初期から中期の方/比較的若い方
- メリットは術後の活動性UPが期待できること(スポーツの再開も可能)
- 注意点は向き不向きがあることと、入院期間が比較的長いこと
人工関節置換術
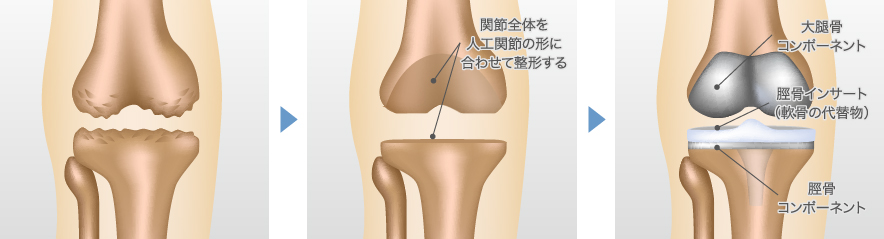
すり減って変形してしまった関節の表面を、人工的な部品に置き換える手術です。関節全体を置き換える全置換術(TKA)と一部だけを置き換える単顆置換術(UKA)があります。
人工関節置換術は疼痛の大幅な改善が期待できますが、正座や激しい運動は難しくなります。また、身体への負担が大きく、他の手術療法に比べてリハビリが大変になる可能性があります。人工関節の耐用年数は15〜20年。再手術を避ける意味でも若く活動的な方には不向きです。こうしたことから、比較的ご高齢(70歳以上)で、活動性の低い方が良い適応となります。
入院期間は手術内容によって幅があり、2週間から2カ月の間。
費用負担は3割で24万円程度、1割だと8万円程度です。
<人工膝関節単顆置換術(UKA)>
ひざ関節の内側だけ、もしくは外側だけなど、損傷が激しい部分だけを人工関節に置き換える方法です。靭帯を保てるので、全置換術(TKA)に比べて体への負担が少なく入院期間も短くてすみます。人工関節と本来の骨とのバランス調整が難しい手術です。
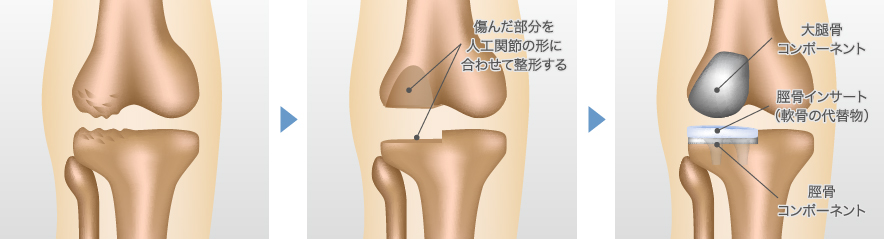
<人工膝関節全置換術(TKA)>
ひざ関節全体を人工関節に置き換える手術です。術後はO脚などの変形が改善して、関節も安定します。ただ、靭帯を切除するので、術後はひざを曲げる角度が制限されます。また、日常生活ではひざをねじる運動や転倒を避けるよう、術前以上に注意が必要になります。
【POINT】
- 対象は変形性膝関節症の末期で痛みや変形の程度が激しい方
- メリットはひざの痛みや骨の変形の大幅な改善が期待できること
- 注意点は、手術後、日常動作が一定の制限を受けること
変形性膝関節症で手術を検討すべきタイミング・目安
変形性膝関節症の症状は段階的に進行しますが、その治療法は症状に応じて異なります。ここでは、手術治療を検討すべきタイミングや目安についてご紹介します。
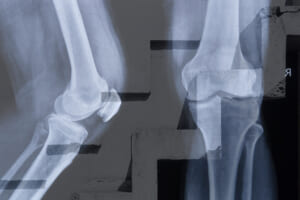
画像検査から見た手術適応のタイミング
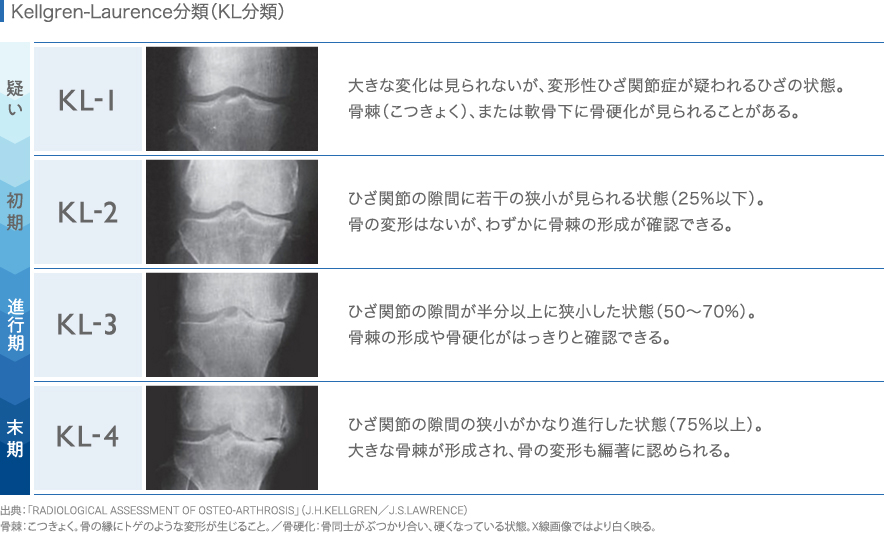
変形性膝関節症の重症度を見る「K-L分類(Kellgren-Lawrence)」という診断基準(図参照)に基づいた場合、グレード3以上は手術治療の適応となることが多くなります。
ただ、手術の適否を画像だけで判断することは稀です。画像上重症でなくても、ご本人が耐え難い痛みを訴えていらっしゃるなら手術を検討しますし、逆に画像所見が重度でも痛みの程度が激しくない、またはご本人が手術を求めていらっしゃらない場合は無理に手術を勧めることはありません。
変形性膝関節症の症状の程度
骨や組織の状態なども重要な情報ですが、臨床医がもっとも重要視しているのは「痛みによって日常生活に支障をきたしているかどうか」という点です。これに当てはまる場合、何らかの手術療法を選択肢として考え始めます。
保存治療の期間
患者様の症状によっても違いますが、数ヶ月から1年ほど保存治療(薬物療法やヒアルロン酸注射)を施行しても治療効果が得られない場合に手術療法を検討します。
手術後の生活で気をつけること
手術後は、今まで以上にひざの負担を減らすことを心がけてください。日常生活でどういった点に気をつけるべきかについて、具体的にご紹介します。
▶︎高齢者の手術のリスクまで分かりやすくまとめたコラムも併せてご覧ください。
洋式の生活に切り替える
しゃがんだ状態から立ち上がる動作が多い和式の生活は、ひざに大きな負担がかかるので、できるところから徐々に変えていかれることをお勧めします。
トイレなどは大規模な改修をせずとも、便座をかぶせる簡易的な対応も可能なので是非ご検討ください。
ひざへの負担を減らす生活上の工夫
- 椅子とテーブルの生活に切り替える
- ベッドを使うようにする
- トイレを洋式にする
重い荷物を持つのを避ける
ひざ痛を抱える方は、なるべく重い荷物を持たないようにしてください。どうしても荷物を携帯する必要があるときは、車輪付きのショッピングカートやキャリーバッグなどが便利です。
どうしても手で持つ必要があるときは、時々持ち手を変えるなどして、両膝に均等に負荷がかかるように調整してください。
荷物を運ぶときの注意点
- 車輪付きのショッピングカートやキャリーバックを利用
- 片手で持ち続けないで、適度に持ち変える
ひざが安定する靴を選ぶ
かかとが低く、靴底にクッション性があり、足の甲まで覆う靴が理想的です。甲の部分を紐で調節できるなら、さらに安定感が増します。
逆にヒールの高い靴やサンダルなど、足を支える部分が少ない履物はクッション性も低いので、ひざの負担を軽くするには不向きと言えます。
靴選びのポイント
- かかとが低い靴を選ぶ
- 靴底のクッション性のある靴を選ぶ
- 足の甲まで覆われた紐靴を選ぶ
ひざを冷やさない
冷えていると血管が収縮して、血流が低下します。すると筋肉の動きが悪くなり、痛み物質の排出も滞ることに。日常生活では、なるべくひざを冷やさないように心がけてください。
冷え予防の具体的な対策
- ロングスカートやズボンをはく
- 外出時はストールを持ち歩く
- 市販のサポーターでひざを保護する
- 入浴で全身の血流を良くする
「それでも手術は避けたい」とお考えなら…
変形性膝関節症の手術療法によって、痛みの大幅な改善が期待できます。ただしその反面、入院が必要だったり、術後のリハビリに時間を要するなど、回復するまでに少なからず生活に支障をきたすのも事実です。その影響を心配して、なかなか手術に踏み切れない患者さまも少なくはないと思います。
当院の再生医療は、そうした方々の良い選択肢になり得ます。
| 再生医療 | 手術 | |
| 治療方法 | 膝への注射のみ (採血または脂肪採取を含む) |
外科手術 (関節を除去し、人工関節に置き換える) |
| 体への負担 | 小さい | 大きい |
| 入院期間 | なし | 約1カ月 |
| リスク・副作用 | 拒絶反応やアレルギー反応のリスクが低い | 合併症のリスクあり (感染症、エコノミークラス症候群など) |
当院が行う再生医療の詳細については、こちらをご覧ください。
再生医療で入院なしの治療を
再生医療は入院・手術不要で、体に低負担な治療です。当院は完全予約制のため、待ち時間も最小限で済みます。
・生活上の都合で長期間の入院が難しい…
・手術治療を勧められたが、回避したい…
こういったお悩みをお持ちの方は、一度ひざ関節症クリニックへ相談してみませんか?
【受診をご検討の方は「はじめてのご来院予約」よりお申し込みください】
 コラムのポイント
コラムのポイント
- 人工関節手術は関節鏡視下手術、脛骨骨切り術、人工関節置換術の3つ
- グレード3以上が手術治療の適応となる
- 手術後の生活はひざの負担を減らすことを心がけましょう
よくある質問
膝が腫れて熱っぽいです。変形性膝関節症と診断され手術を行ったほうが良いと言われたのですが手術で改善されるのでしょうか?
まずは検査で感染症の有無を確認し、感染が確認されなかった場合は早期に変形性膝関節症の治療を行うことをおすすめ致します。
熱を伴って膝が腫れたり、放置した痛みがだんだん強くなっていくという経過から仮定すると、軟骨がすり減って関節内部が炎症を起こしている「変形性膝関節症」の状態にある可能性が高いと考えられます。
軟骨がすり減ると、その削られた欠片が関節を覆う膜(滑膜)を刺激し、その結果炎症が起こります。
炎症を起こした滑膜からは大量の関節液が分泌されます。そこに含まれるサイトカインという物質には、炎症を悪化させる作用があるので、痛みはさらに増幅されます。
ただし、感染症の可能性もゼロではございませんので関節液や血液検査を行う様にしましょう。
その上で、もし感染が確認されなかった場合は、変形性膝関節症の治療を早期に行うことをおすすめします。
変形性膝関節症は進行性の病症です。早期に治療を行った場合は手術をせずとも保存療法や再生医療で改善が期待できます。
現在通っているお医者様へのご相談が気が引けるとの事でしたら、セカンドオピニオンとして当院で治療のご相談を承ることも可能です。
全国14拠点に展開しておりますので、まずはお近くのクリニックへお気軽にご相談にお越しください。膝や再生医療に詳しい医師がしっかり診察・診断し、適した治療をご提案させていただきます。
▷ひざ関節症クリニック 全国クリニック一覧
変形性膝関節症の治療でヒアルロン酸注射を行っています。最近効果が効きにくくなってきたのですが手術は避けたいです。このまま継続しても大丈夫ですか?
効果がなくなってきた場合、ヒアルロン酸注射の継続はおすすめしません。
ヒアルロン酸注射は、週1回の投与を5週続け、その後は効果に応じて2〜4週に1回というペースで行われるのが一般的です。
変形性膝関節症が初期の病状であり、痛みに対する効果が得られているうちはヒアルロン酸による注射を継続して問題ないですが、ヒアルロン酸注射で痛みをコントロールできなくなった場合は感染や神経破損のリスクがあるため、継続をおすすめしません。
ヒアルロン酸注射が効かなくなった場合、次に考えられる治療法は手術療法ですが、手術療法は身体への負担も大きく、入院期間も長いため、ご相談者様同様に出来れば避けたいという方は少なくありません。
そうした方へ治療の選択肢としてご検討いただきたいのがPRP-FD注射や培養幹細胞などの再生医療。治療は採血と注射のみなので体への負担が軽く、ヒアルロン酸が効かなくなった変形性膝関節症の進行期にの痛みにも効果が期待される治療です。
ヒアルロン酸注射の効果が実感できなくなってきた、でも手術は避けたいという方は、再生医療が適応かどうか是非一度MRI診断を受けることをおすすめ致します。
詳しくはこちらをご覧ください。
▷MRIひざ即日診断
人工関節以外の新たな選択肢
「再生医療」
変形性膝関節症の方、慢性的なひざの
痛みにお悩みの方は是非ご検討ください。
関連するひざの疾患









電話から

電話受付時間 9:00 〜18:00/土日もOK
ネットから